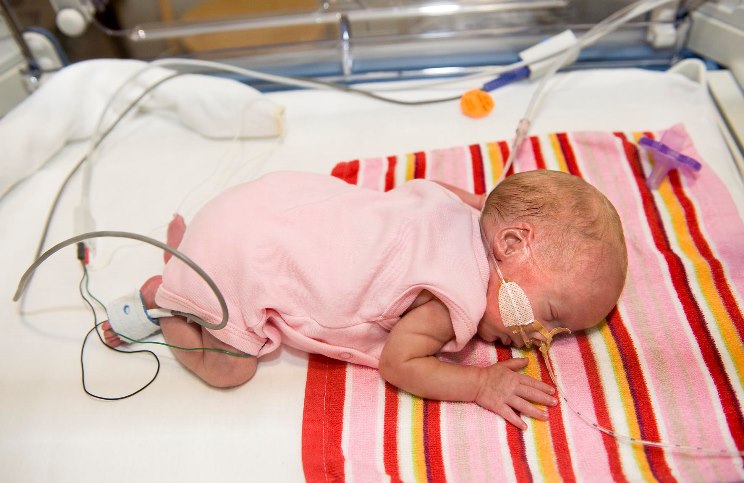
Een ernstig ziek kind heeft niet alleen een ongelofelijk grote impact op ouders, broertjes en zusjes, maar op het hele netwerk daar omheen: familie, school, sportclub, vriendjes en vriendinnetjes, buren en kennissen. Stichting PAL komt op voor goede palliatieve zorg voor kinderen met een levensduurverkortende of levensbedreigende aandoening. Kinderpalliatieve zorg is altijd zorg voor de hele leefwereld van het kind.
Zorg voor ernstig zieke kinderen is anders dan volwassenenzorg, omdat kinderen zich continu ontwikkelen, zowel lichamelijk als emotioneel en cognitief. Ook zijn de ziekten waaraan de kinderen lijden vaak zeldzaam en specifiek voor de kinderleeftijd. Meggi Schuiling van stichting PAL merkt dat over de term palliatief een hardnekkig misverstand bestaat bij zorgprofessionals. “Veel mensen denken bij palliatieve zorg aan terminale zorg. Maar bij kinderen is palliatieve zorg nodig vanaf het moment van de diagnose.” Dat betekent dat deze zorg in veel gevallen jarenlang nodig is. “Als de kinderarts, vaak na een heel traject van onderzoeken door huisarts, ziekenhuis en het academische kinderziekenhuis aan ouders vertelt: uw kind heeft een levensduurverkortende ziekte en gaat naar verwachting niet volwassen worden, is dat het moment waarop het hele gezin steun en informatie nodig heeft.”
Te laat
Nog altijd komt kinderpalliatieve zorg volgens haar veelal (te) laat op gang. “Vaak is er pas echt hulp voor een gezin vanaf het moment dat hulp thuis, bijvoorbeeld kinderthuiszorg, in beeld komt. De ervaring leert dat gezinnen dan vaak al overbelast zijn: dan is een broer of zus al uitgevallen op school, is een gezin geïsoleerd geraakt, of heeft één van de ouders de baan al opgegeven om voor het zieke kind te zorgen. Dat heeft ook financiële consequenties.”
Hoewel er dus nog het nodige moet gebeuren, is er sinds de oprichting van Stichting PAL in 2007 ook al veel bereikt. Een belangrijke mijlpaal was bijvoorbeeld de richtlijn voor kinderpalliatieve zorg van de Nederlandse Vereniging voor Kindergeneeskunde (NVK) in 2013. Verder richtte het Emma Ziekenhuis van het AMC – op initiatief van stichting PAL – in 2012 het Emma Thuisteam op. Dat inventariseert na de diagnose de zorgbehoefte van gezinnen en functioneert als brug tussen ziekenhuis en thuis. Schuiling: “Dat heeft een mooie blauwdruk opgeleverd op basis waarvan de academische kinderziekenhuizen in Rotterdam, Leiden, Nijmegen en Groningen en ook het Prinses Máxima Centrum in Utrecht nu bezig zijn met het opzetten van een nieuwe kinderpalliatieve aanpak.”
Stichting PAL in cijfers
In Nederland overlijden jaarlijks ongeveer tussen de 1.200 en 1.400 kinderen aan een aangeboren afwijking of ziekte en hebben tussen de 5.000 en 7.000 ernstig zieke kinderen en hun gezinnen behoefte aan palliatieve zorg. Het gaat daarbij vaak om te vroeg geborenen en pasgeborenen. Neurologische aandoeningen, stofwisselingsziekten en spierziekten komen het meest voor bij kinderen met een levensbedreigende of levensduurverkortende ziekte. Iets minder dan een kwart van de kinderen die behoefte hebben aan palliatieve zorg heeft een vorm van kanker. Ook kinderen die uiteindelijk van kanker genezen, hebben tijdens hun ziekte palliatieve zorg nodig.
Regionaal netwerk
Verder is er een eerste regionaal netwerk: netwerk Holland-Rijnland voor kinderpalliatieve zorg. Stichting PAL wil in de omgeving van elk academisch ziekenhuis een regionaal kinderpalliatief netwerk opzetten. Voor volwassenen bestaan landelijk al 65 netwerken voor palliatieve en terminale zorg. Verwacht Schuiling dat Stichting PAL zichzelf ooit overbodig zal maken? “Zover is het nog niet, maar dat is wel ons doel. We willen kinderpalliatieve zorg verbeteren en zo verankeren in het Nederlandse zorgsysteem dat er geen aparte stichting meer nodig is.” Met de academische ziekenhuizen en de Nederlandse Vereniging voor Kindergeneeskunde (NVK) werkt de stichting aan de oprichting van een landelijk Expertisecentrum kinderpalliatieve zorg. Schuiling denkt dat dit er over anderhalf tot twee jaar kan zijn. “Wat ons betreft gaat PAL daar dan in op, want we hoeven geen dubbele organisaties, dat is voor patiënten alleen maar verwarrend. We hebben de afgelopen jaren een goede basis gecreëerd waarop we nu een huis kunnen bouwen.”
Elke van Riel
Lees ook het artikel ‘Steun voor ernstig zieke kinderen en hun gezin’